MIT(Medi Information Teacher)
기업, 투자, 세무, 부동산에 대한 최신정보과 전문지식을 모아볼 수 있습니다.
[심층 리포트] 필수의료 배상보험 지원 정책의 사각지대 분석 및 비지원 진료과목의 대응 전략
필수의료 배상보험 지원 정책의 사각지대 분석 및 비지원 진료과목의 대응 전략
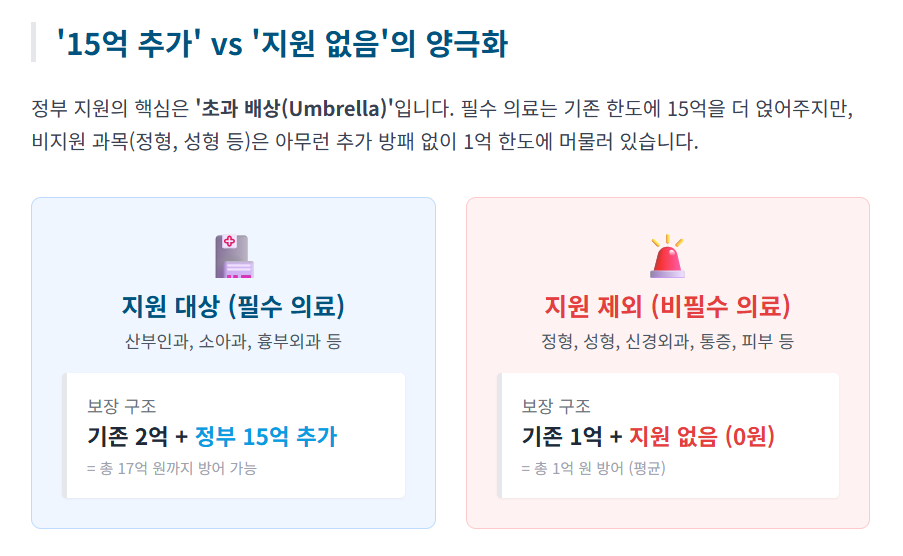
2025년 11월 26일부터 본격적인 가입 신청이 시작된 보건복지부의 '필수의료 배상보험료 국가지원' 사업은 산부인과(분만), 소아청소년과, 외과, 흉부외과 등 필수 의료 분야에 한하여 최대 15억 원의 보장 한도를 지원하는 것을 골자로 하고 있습니다.
주목해야 할 점은 해당 정책의 수혜 대상이 특정 진료과에 국한되어 있다는 사실입니다. 정형외과, 신경외과, 성형외과, 마취통증의학과, 피부과 등 개원가의 다수를 차지하는 진료과목은 지원 대상에서 제외되어 있으며, 이는 의료 배상 리스크 관리에 있어 공적 지원의 명확한 경계가 존재함을 시사합니다.
결과적으로 정부의 이번 조치는 필수 의료 분야에 대한 보호망을 강화함과 동시에, 그 외 진료과목에 대해서는 자체적인 리스크 관리(Private Sector Solution)를 요구하는 시장 환경을 조성한 것으로 해석됩니다.
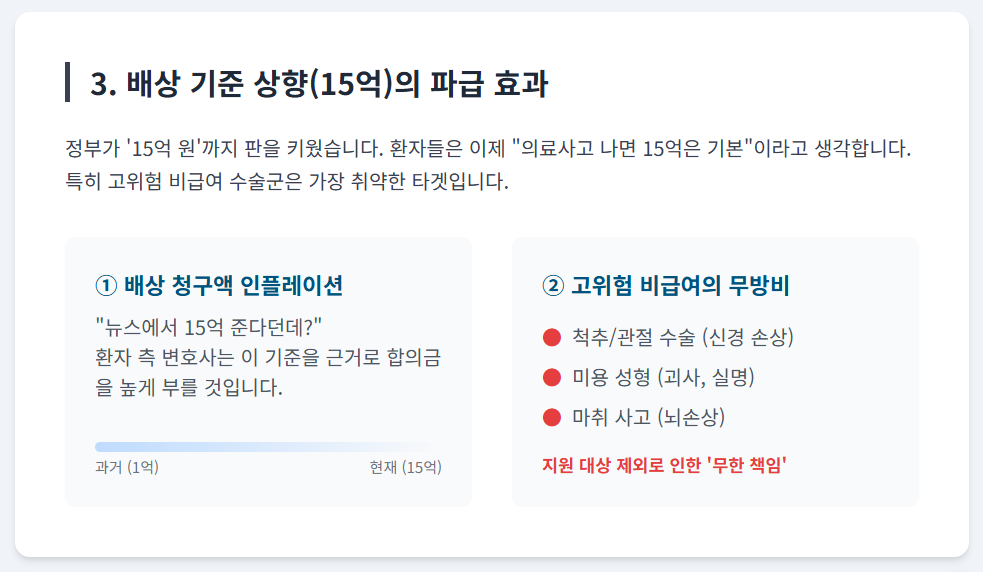
정부가 설정한 '15억 원'이라는 배상 한도는 향후 의료 소송 시장에서 손해배상액 산정의 새로운 준거 가격(Reference Price)으로 작용할 가능성이 높습니다. 이러한 시장 표준의 변화는 비지원 진료과목에 다음과 같은 구조적 리스크를 초래할 것으로 분석됩니다.
① 배상 청구액의 상향 평준화 (Expectation Inflation)
의료 사고 발생 시 환자 및 법조계의 배상 기대 심리가 정부 가이드라인인 15억 원 수준으로 상향될 것으로 전망됩니다. 소송 당사자들은 의료기관의 국가지원 수혜 여부와 무관하게, 사회적 통념으로 자리 잡은 고액 배상 기준을 적용하여 합의금 및 소송 가액을 산정할 가능성이 높습니다.
② 고위험 비급여 수술군의 재무적 노출 심화
척추 수술(신경외과), 관절 수술(정형외과), 미용 성형(성형외과) 등의 진료 행위는 생명 유지와 직접적인 연관성은 낮으나, 신경 손상 등 후유 장애 발생 시 배상액이 수억 원에 달하는 고위험군에 속합니다.
- 현황: 해당 진료과목은 정부의 보험료 및 자기부담금 지원 대상이 아님.
- 재무적 임팩트: 고액 판결 확정 시, 필수 의료기관과 달리 자기부담금 상한선(Cap)이 존재하지 않아 배상액 전액을 의료기관 자체 자금으로 충당해야 하는 재무적 리스크에 노출되어 있습니다.
공적 안전망 부재 상황에서 비지원 진료과목 의료기관의 경영 안정성을 확보하기 위해서는 민영 보험 시장을 활용한 독자적인 방어 기제 구축이 필수적입니다. 이에 따른 단계별 대응 전략은 다음과 같습니다.
✅ 전략 1: '기본 담보'와 '초과 배상(Umbrella)'의 결합을 통한 레버리지 효과
- 기존: 의사협회 및 각과 공제회의 기본 배상책임보험(통상 1억~3억 한도) 유지.
- 최적화: 민영 손해보험사의 '초과 배상 책임(Umbrella Liability)' 특약을 추가 가입하여, 비교적 저렴한 비용으로 총 보상 한도를 10억~20억 원 규모로 증액하는 하이브리드 설계를 권장합니다.
- 기대 효과: 빈번한 소액 사고는 공제회로 처리하고, 경영에 타격을 줄 수 있는 고액 사고(Mega Claim)는 민영 보험으로 방어하여 비용 효율성을 극대화할 수 있습니다.
✅ 전략 2: 면책 조항(Exclusion Clause) 분석 및 '비급여 확장 담보' 확보
- 다수의 일반 배상책임보험 약관에는 '미용 목적 및 비급여 시술에 대한 면책' 조항이 포함되어 있을 수 있습니다.
- 피부, 성형, 통증 클리닉의 경우 레이저, 필러, 도수치료 등 주력 진료 행위가 보장 범위에 포함되는지 '이·미용 확장 담보' 및 관련 특약의 유무를 정밀하게 검토해야 합니다.
정부의 정책 발표는 의료 배상 책임의 적정 규모가 15억 원 시대에 진입했음을 알리는 신호탄입니다.
지원 대상 진료과는 공적 자금을 통해 리스크를 해소하였으나, 비지원 진료과목은 여전히 과거의 낮은 보장 한도(1억 원 내외)에 머물러 있을 경우 심각한 경영상의 위협이 될 수 있습니다. 소송의 청구액은 의료기관의 보험 가입 형태를 고려하지 않습니다.
따라서 현재 보유하고 있는 보험 증권에 대한 전문적인 분석을 통해 보장 사각지대(Gap)를 식별하고, 국가 지원 없이도 합리적인 비용으로 15억 원 규모의 방어막을 구축하는 [민영 보험 최적화 컨설팅]을 선제적으로 진행할 것을 제언합니다.